Les maladies des artères coronaires
Témoignage : Journal d'un Ponté
PONTAGE CORONARIEN ET ANGIOPLASTIE TRANSLUMINALE
JOURNAL D’UN PONTÉ
 Par Georges MALGOIRE
Par Georges MALGOIRE
Secrétaire Général de l'ADETEC
Fin d’année 1987 :
Étant coronarien de père (et grand-père) en fils, et souffrant depuis longtemps d’angine de poitrine, je me sens rassuré d’habiter cet Ouest parisien doté d’immenses compétences dans le domaine cardio-vasculaire (dont celles de l’Hôpital Foch à Suresnes). Je me dis : « et si jamais » ? Et cela me réconforte d’habiter là.
C’est alors que Dame Malice intervient, qui m’adresse subrepticement un petit infarctus plutôt silencieux (disons un échantillon) alors que je me trouve à l’autre bout du monde, isolé dans l’île du Salut, séparé du continent guyanais par cette énorme montagne d’eau qui a pour nom « la barre ».
Mais, heureusement, Dame Chance veille. Elle fait en sorte qu’un hélicoptère assure la navette entre l’île et le continent, me permettant ainsi de prendre le premier Concorde en partance pour Paris.
Début 1988 :
Mon cardiologue prend sérieusement l’affaire en mains. C’est un homme compétent et prudent. Durant trois semaines les examens succèderont aux analyses, le tout se terminant par une coronarographie de contrôle. C’est pour moi une découverte ; mon cardiologue n’y recourt qu’en cas d’absolue nécessité car il a vécu quelques mauvaises expériences parmi ses patients. Rappelons que c’était il y a plus de 20 ans et la sécurité de l’examen s’est bien améliorée depuis ce temps-là.
Je me rends donc un peu à reculons à l’hôpital pour y subir cet examen. D’emblée, je suis favorablement impressionné, car la salle d’intervention n’est pas plus troublante qu’un cabinet dentaire. Le cardiologue, dit « interventionnel », perçoit mon inquiétude. A peine installé sur la table, il dirige vers moi l’un des écrans de contrôle et me dit qu’il va tout m’expliquer. C’est à peine si je sens l’entrée du désilet dans mon artère fémorale (à l’époque on n’utilisait pas encore fréquemment l’artère radiale) et la montée du guide jusqu’au cœur. Puis il m’explique, me montre ce qui se passe, insiste sur les rétrécissements aisément constatables même par un béotien comme moi. J’oublie ainsi où je suis, et je me retrouve mentalement sur mon banc d’école.
Et puis, ça y est, c’est terminé. L’infirmière s’affaire autour de mon aine qu’elle enveloppe fortement de compresses et de solide sparadrap. Je reçois les dernières consignes : ne pas bouger d’un pouce la nuit durant, car le pansement pourrait lâcher, déclenchant ainsi une forte hémorragie au pli de l’aine.
Hélas, les sparadraps, alors, n’avaient pas la force d’adhérence de ceux d’aujourd’hui, tant et si bien qu’au milieu de la nuit, un faux-mouvement de ma part fait glisser le pansement. C’est la débâcle ! Le sang sourd de part et d’autre, et immédiatement le médecin se précipite, qui appuie là où il faut, le temps qu’il faut ; tout rentre rapidement dans l’ordre. L’infirmière refait mon pansement, et en prime, j’ai droit au port d’un lourd coussinet de sable qui comprime le pli de l’aine. Le temps va passer lentement, mais tout est bien qui finit bien. Je ressors de l’hôpital après un séjour de 48 heures.
Au départ on me remet l’enregistrement vidéo de mon intervention. Mon cardiologue la lit puis préfère m’adresser à l’un de ses confrères, professeur de surcroît, qui partage son activité entre la chirurgie cardiaque, et surtout, l’angioplastie transluminale (technique alors relativement récente) dont il est un grand spécialiste. Celui-ci fait la grimace et m’informe sans hésiter qu’une angioplastie n’est pas possible et qu’il ne souhaite pas réaliser lui-même le double pontage nécessaire. Il préfère m’adresser « au meilleur », me dit-il, en l’occurrence au Professeur Daniel Guilmet.
C’est ainsi que, quelques jours plus tard, je fais sa connaissance. C’est un homme doux, au crâne largement dégarni, mais c’est un « taiseux ». Ses explications sont brèves : double-pontage ici et là ; la coronaire droite n’est pas pontable car son lit d’aval est trop encombré. Rendez-vous le 1er février, je vous opérerai. Vous rentrerez deux jours avant à l’hôpital.
Mais, Professeur, quels sont les risques, lui demandai-je ? Réponse de sa part : 2%, surtout quant aux malades en mauvais état de santé, ce qui n’est pas votre cas. C’est bref, mais efficace. Je repars rassuré car il y a une solution à mon problème, alors que je craignais que, lui aussi, me dise ne pouvoir rien faire.
1er février 1988 :
Me voilà entré à l’hôpital depuis deux jours. J’ai immédiatement eu droit à toutes sortes d’examens, d’analyses et d’interviews, notamment celui de l’anesthésiste, une doctoresse à l’allure énergique. Elle m’explique sommairement le déroulement de l’opération.
La veille de l’intervention, deux jeunes infirmières, plutôt probablement des stagiaires, entrent et m’annoncent qu’elles vont me raser et me peindre. Surprise de ma part ! Elles conservent apparemment leur sérieux, mais leurs yeux « semblent rire à gorge déployée » devant la tâche qui les attend … Effectivement, elles se mettent au travail, rasent tout ce qui peut l’être, et bravement, elles entreprennent de me peindre en jaune canari, sans rien oublier au passage. J’ai l’amour-propre dans les chaussettes … Elles me quittent, fières de leur ouvrage. (Aujourd’hui on m’aurait donné un rasoir et un flacon de bétadine avec lesquels je me serais débrouillé tout seul ; les temps changent !).
« J.0 ». Dés potron-minet un infirmier vient me réveiller et me charge sur son brancard après m’avoir recommandé la prise de comprimés (des anxiolytiques probablement). Nous partons de concert au travers des couloirs et ascenseurs ; il ouvre une large porte : c’est le terminus, à savoir la « salle d’op », largement éclairée, qui luit de tous ses chromes. Un groupe de 5 ou 6 blouses bleues discutent paisiblement dans un coin, un peu comme à l’embauche du lundi matin au bureau où chacun raconte son week-end à ses collègues de travail. A mon arrivée médecins et infirmières m’entourent ; chacun sait parfaitement ce qu’il a à faire, gestes difficiles mais cent fois répétés par ces équipes de grands professionnels.
On me glisse sur la table d’opération. J’ai froid ; ce qui n’étonne pas une infirmière qui a préparé une couverture chauffante dont elle me recouvre. Je ne suis pas rassuré, mais « quand il faut y aller, il faut y aller » disait mon père. Me voilà attaché par les avant-bras puis perfusé ; des tuyaux pendent au dessus de ma tête, reliés à diverses poches pleines de liquides qui participent à la survie des patients durant l’opération. Impressionnant attirail ! Le Professeur Guilmet, dûment harnaché, m’adresse un sourire et me dit que tout va bien se passer. Je le crois d’autant plus volontiers que je n’ai pas d’autre choix.. Puis vient l’anesthésiste ; elle m’explique rapidement à quelle sauce elle compte me manger mais je ne suis pas en état de comprendre. J’ai juste le temps, mentalement, de me signer et de prononcer un « Ave », que déjà elle me demande de compter jusqu’à dix. A trois, je suis déjà dans les bras de Morphée. C’est le black-out. Vraiment black !
Quant aux heures qui vont suivre, pour savoir en détail ce qui m’a été fait, mieux vaut se reporter au texte figurant au chapitre « Maladies cardiovasculaires » et à la section « pontages coronaires » du site, où tout est clairement expliqué et documenté. Car bien que présent, le contenu de ces quelques heures ne s’est pas imprimé dans ma mémoire centrale ! Plus tard, revenu à la conscience, le Professeur Guilmet m’expliquera avoir procédé à un double pontage : avec l’artère mammaire, il a ponté l’IVA (l’interventriculaire antérieure) ; avec un morceau de la veine saphène qu’il a prélevé sur ma cuisse droite, il a ponté l’artère marginale gauche. Il n’a rien pu faire pour ma coronaire droite, qui en aurait pourtant eu besoin, mais qui est rétrécie sur tout son parcours. Il me confirme avoir constaté « une cicatrice fibreuse d’infarctus postérieur », souvenir probable de mon récent passage sur l’île du Salut.
C’est mon ouïe qui me ramène aux réalités. Le cerveau est encore embrumé, mais les oreilles perçoivent des petits sons indistincts. Et peu à peu ces bruits prennent un contour plus précis ; enfin des premiers mots percent mon inconscience. Combien de temps faut-il pour émerger ? Je n’en sais rien ; quelques minutes, peut-être plus ? Mais soudain j’entends la voix du Professeur Guilmet qui me dit « tout s’est bien passé ». Je l’ai remercié avec les yeux, car je suis encore brumeux, et de toutes façons, j’ai un gros tuyau planté dans la bouche, peu commode pour assurer la conversation … Entre temps il est allé jusqu’à la salle d’attente où mon épouse domine toutefois son inquiétude. Il lui explique ce qui s’est passé et lui dit que « le cœur est reparti du premier coup ». Quel soulagement !
Après quelques heures passées en salle de réveil, une infirmière me roule jusqu’en « salle de soins intensifs ». Plusieurs lits dans la vaste pièce et une très forte densité de blouses blanches. Du brancard au lit ; je suis entouré de tuyaux qui pendent tout autour de moi et me font ressembler à un arbre de Noël. Le pire parmi eux est celui que j’ai dans la bouche. Une infirmière me met quelque chose dans la main et m’explique de quoi il s’agit. Mais je suis encore incapable de comprendre. Je salive beaucoup et j’ai très vite le sentiment d’étouffer. Alors je m’agite et trompette dans le tuyau ; l’infirmière arrive qui aspire la salive avec une pompe adéquate. Quelques minutes après je remets ça : elle revient et recommence. Et encore, et encore ! Toujours ce sentiment d’étouffer. Alors, gentiment, elle revient et me réexplique patiemment que ce qu’elle m’a mis dans la main est une sonnette d’appel. Je comprends enfin, quel apaisement ! Dans ces circonstances, le moindre détail revêt une importance colossale.
Dans la soirée le Professeur Guilmet revient me voir. Il m’annonce que, n’ayant pas été fumeur, il va pouvoir m’enlever ce fameux tuyau. Sinon, il aurait dû me le conserver la nuit durant. Il passe à l’acte ; quelle libération ! Ouf, je respire librement.
« J+1 ». Dés le lendemain, malgré tous ces tuyaux, on m’incite à m’asseoir sur le lit puis à poser un pied par terre. Là je me sens vraiment sorti d’affaire. Dans la soirée l’anesthésiste vient à son tour me voir. Elle jette un regard inquisiteur sur le drain plastique, planté, lui, au bas du sternum. Alors, carrément, elle s’assied à califourchon sur mes jambes, empoigne le tube, retient son souffle et l’arrache d’un bon coup sec. Vlan ! Le moment n’est pas drôle du tout pour moi. Mais la douleur, pour vive qu’elle soit, ne dure pas.
L’un après l’autre les tuyaux disparaissent. A « J+3 » je puis aller jusqu’au fauteuil à proximité du lit. On m’annonce que, dés demain matin, je pourrai regagner ma chambre. Effectivement, au matin de « J+4 », on me monte dans la chambre avec l’autorisation d’aller et venir. Je n’ai plus toute cette tuyauterie, et suprême perspective, on me donne l’autorisation d’aller prendre la douche. Je me sens crasseux, encore jaune par places, et cette perspective me remplit d’aise ; ô que c’est bon de se sentir propre !
Et puis, le retour en chambre signifie la possibilité de visites de mon épouse et de mes enfants. C’est bon, je me sens revivre et je n’ai mal nulle part. C’est étonnant.
« J+5 » : Les progrès sont très rapides. Le Professeur Guilmet vient régulièrement me voir. Aujourd’hui il m’enjoint de marcher dans les couloirs et de m’exercer à monter et descendre les étages. La première fois, je crains que cet effort n’entraîne quelque réaction cardiaque inopinée ; j’y vais prudemment. Comme tout va bien, je remets ça avec plus de vigueur et j’enchaîne les étages, les uns après les autres.
« J+8 » : c’est la sortie. Mais tout cet attirail, tous ces examens et analyses quotidiens m’ont un peu déstabilisé. J’appréhende d’entrer directement chez moi et je choisis, sur les conseils de mon cardiologue, d’entrer pour trois semaines dans une clinique de convalescence. Or là, pour des raisons probablement pertinentes, on m’isole en chambre, avec l’interdiction de monter ne serait-ce que les deux escaliers qui me séparent du jardin. Je suis interdit de séances de gymnastique ; mon seul sport consiste à déplacer les pièces d’un échiquier électronique que m’a offert ma fille. C’est peu ! Je m’ennuie ferme ; par chance ma famille est là, mes collègues aussi, qui m’apportent des nouvelles de l’entreprise, et peu à peu, des dossiers à examiner. Et puis 3 semaines, cela passe vite.
Dés ma sortie de la clinique je peux reprendre progressivement mes activités professionnelles à domicile. Deux mois après l’intervention chirurgicale, je reprends à mi-temps. Je n’ai plus de douleur angineuse mais mon cardiologue décèle un peu de péricardite (de l’eau entre le cœur et le péricarde). Il me dit que cela passera tout seul. Les faits lui donneront raison.
Je rencontre une dernière fois le Professeur Guilmet. J’en profite pour m’enquérir auprès de lui de la durée de vie des pontages. Toujours aussi peu prolixe il me répond : « le pontage mammaire durera aussi longtemps que vous » ; quant au pontage saphène, parce qu’il s’agit d’un tissu veineux et non artériel, donc plus mou, il durera 10 ans ».
Effectivement 9 ans et 11 mois plus tard, des douleurs angineuses vont à nouveau se manifester.
ANGIOPLASTIES EN CHAÎNE
Infos pratiques
Lors des coronarographies ou des angioplasties (avec ou sans pose de stents), il se trouve que les produits de contraste qui sont injectés peuvent faire mauvais ménage avec les reins du patient. C’est l’une des raisons pour laquelle les cardiologues, par une nécessaire prudence, dissocient de 8 jours fréquemment la coronarographie de l’angioplastie.
En règle générale, on entre à l’hôpital (ou la clinique) dans le courant de « J-1 » où l’on subit une préparation (rasage de l’aine et des avant-bras, analyses, ..). Puis au matin de « J.0 », douche à la Bétadine, prise d’anxiolytique juste avant de pénétrer dans la salle d’examen. Durée : ¾ d’heure en général. Petit repos près de la salle et retour en chambre. Très fréquemment, le cardiologue préfère que les patients ne sortent de l’hôpital/clinique qu’au matin de « J+1 », pour le cas de rares malaises.
Pour plus de détails sur les techniques employées, le plus simple est de consulter son dictionnaire médical ou, sur internet, le site de l’ADETEC.
19 novembre 1997
Dix ans plus tard, je ressens brutalement une douleur intense dans la poitrine, un « sentiment de mort imminente » me submerge. Mon épouse fait immédiatement appel au SAMU et moins d’une heure plus tard je suis conduit aux urgences de Foch. Piqûre de calciparine ; la douleur s’estompe.
Au petit matin le docteur Brodaty me pratique une première coronarographie. Il apparaît que le pontage mammaire est en bon état mais que le pontage saphène a vieilli, ainsi que l’avait prédit le Professeur Guilmet : il y a deux étranglements avec des caillots qu’il faut essayer de dissoudre en partie par injection d’Héparine durant 8 jours.
Une semaine plus tard, le cardiologue va procéder à une « angioplastie transluminale » assortie de la pose de stents, ces petits ressorts que l’on glisse jusqu’à l’étranglement de la coronaire, puis que l’on dilate grâce à un ballonnet introduit dans l’artère et qui est gonflé à quelque chose comme près de 8 à 10 fois la pression des pneus d’une automobile. Ainsi ils constituent une barrière métallique qui limite physiquement la possibilité de « resténose ». (Cf : voir à ce sujet l’article du docteur BENAMER)
Une anecdote quant à cette intervention. Au petit matin, le brancardier me conduit à proximité de la salle d’examen où j’attends que le cardiologue en ait fini avec mon prédécesseur. Soudain de l’eau suinte de partout : une grosse canalisation d’arrivée des eaux vient de céder quelque part à l’étage. Pompiers et plombiers arrivent en courant. L’infirmière ne sait que faire de moi ; elle me conduit alors, pour attendre la fin des travaux, dans la salle de réveil toute proche. Me voilà avec, à ma droite, un patient qui geint et, à ma gauche, un autre qui se plaint. Sans oublier ceux qui râlent, qui bougonnent ou gémissent ! Et le temps passe … lentement … je reste là près de 6 heures. Au bout de ce long laps de temps mon moral commence à faiblir. Finalement, sur les coups de 16 heures, l’infirmière me ramène en salle d’examen. Mais ce prélude a fait que je stresse lamentablement et l’examen va me paraître interminable et douloureux, ce qu’il n’est pourtant pas !
Quelques jours après je peux reprendre mon travail, les douleurs ont cessé.
Septembre 2003 :16 ans après le pontage
C’était trop beau pour durer. Nous sommes en vacances avec mon épouse, lorsqu’au beau milieu de la nuit une forte crise d’angine de poitrine qui ne cède pas à la trinitrine (que j’ai toujours avec moi, au cas où ?) me fait appeler le SAMU. Transport dans un centre de cardiologie, piqûre de calciparine (j’ai déjà donné !), la crise passe.
Le lendemain un taxi me ramène en région parisienne où je retrouve exactement les mêmes démarches que six ans plus tôt.
Cette fois-ci j’ai droit à un stent posé sur "l'ostium" (c'est-à-dire l'embranchement) du pontage saphène, et un sur la "circonflexe".
La situation est un peu plus compliquée, car mon cardiologue avait précédemment pris la décision de me traiter sous anticoagulants ; j’ai donc le sang aussi épais que du « jus de navets » ! Au milieu de la nuit j’ai le malheur de bouger, et ce qui devait arriver, arriva : hémorragie, le médecin de garde fait ce qu’il faut et je me retrouve avec un sac de sable au pli de l’aine en punition ….
Je sors de l’hôpital deux jours plus tard et reprends ma vie de tous les jours. Le cardiologue prend alors la décision de stopper les anticoagulants, ce qui rend mon quotidien plus facile, car ces produits sont certes efficaces, mais leur gestion est bien délicate, avec une évaluation bimensuelle de la coagulation sanguine par la mesure du « taux de prothrombine » (désormais l’INR) qui varie parfois notablement en fonction du contenu de son assiette.
23 novembre 2008 : 21 ans après le pontage
Cette fois-ci, c’est à froid (après une scintigraphie de contrôle) que le cardiologue qui me suit à l’hôpital Foch décide une nouvelle coronarographie qui sera suivie 8 jours plus tard de la pose de trois stents par le docteur Benamer à Foch. L’examen montre, en effet, un rétrécissement sur l’ancien pontage saphène (marginale) à l’endroit d’un précédent stent sur lequel sera rajouté un nouveau stent. Par ailleurs, la coronaire droite (qui n’avait pas pu être opérée en 1988) ne s’est pas améliorée avec le temps. Le docteur Benamer va donc réussir ce tour de force d’y glisser deux stents qui amélioreront ainsi sa perméabilité jusqu’à la pointe du cœur.
Notons qu’entre temps les cardiologues ont modifié leurs procédures et préfèrent désormais utiliser l’artère radiale (dans l’avant-bras) ce qui évite les risques d’hémorragie post-intervention. Les colles aussi ont évolué ; les sparadraps adhèrent mieux, donc les pansements ne glissent plus au moindre mouvement. On n’arrête pas le progrès !
Je suis ainsi un « homme réparé » : un double pontage il y a plus de 20 ans déjà et 7 stents qui m’offrent une qualité de vie raisonnable. Certes, je ne ferai pas tomber le record d’Usain Bolt aux 100 mètres, mais en ai-je besoin ? Il m’est, grâce aux médecins, encore possible de promener mon arrière-petite-fille et cela me suffit. C’est si doux !
Pourra-t-on jamais assez remercier les scientifiques et médecins de tout ce qu’ils apportent à l’humanité. Si nous gagnons une année de vie tous les 4 ou 5 ans et si nous améliorons aussi notre qualité de vie, c’est bien à eux que nous le devons. Leurs statues devraient orner toutes nos rues.
15 août 2014 : et de huit !
C’est ce que l’on appelle « avoir du ressort » !
Depuis quelques jours le moindre effort m’est à nouveau douloureux.
Après un examen par mon cardiologue, la décision est prise. En l’occurrence, il me confie à nouveau aux bons soins du docteur BENAMER, chef du service de cardiologie à l’hôpital Foch.
Celui-ci va procéder à une nouvelle angioplastie. Patiemment, après une heure et demie de soins méticuleux, il va réussir à me remettre le cœur en état de marche. Au passage il me place un huitième stent dans le pontage saphène de l’artère marginale.
Ainsi, en moyenne, tous les 5 ans environ, ce pontage se trouve agrémenté d’un ou plusieurs ressorts, alors que le pontage mammaire, lui, est indemne après 28 ans de bons et loyaux services.
Merci Docteurs.
Georges MALGOIRE
L'angioplastie coronaire transluminale
L’ANGIOPLASTIE CORONAIRE TRANSLUMINALE
Dr Hakim Benamer
Chef de service en Cardiologie à l’Hôpital FOCH, Suresnes
Les commandes apparaissent lorqu'on survole le lecteur avec la souris.
Pathologie athéromateuse et coronaire:
L’athérome est constitué de dépôts de cholestérol, de tissu fibreux et de cellules inflammatoires qui réduisent la lumière vasculaire des vaisseaux artériels. Il peut toucher les artères coronaires avec pour conséquences de l’angine de poitrine en cas de sténose significative influençant la perfusion du muscle cardiaque sous jacent.
En effet, les artères coronaires au nombre de trois, la coronaire gauche (tronc commun) se divisant en artère interventriculaire antérieure et l’artère circonflexe et la coronaire droite, vascularisent le myocarde ou muscle cardiaque et permettent ainsi d’assurer des apports suffisants en oxygène.
Dans le cas d’un rétrécissement coronaire serré les apports en oxygène ne sont plus suffisants. Il existe alors une souffrance myocardique appelée ischémie qui se matérialise dans la majorité des cas par de l’angine de poitrine. Parfois, cette ischémie n’est pas accompagnée de douleur on parle alors d’ischémie silencieuse. Dans le cas d’une occlusion coronaire complète, le plus souvent liée à la formation d’un caillot sur la plaque d’athérome, l’interruption du flux coronaire est totale avec pour conséquence la survenue d’un infarctus du myocarde.
Les interventions médicamenteuses et interventionnelles sont alors très urgentes car les conséquences de l’infarctus lorsqu’il est pris en charge à plus de 6 heures, sont irréversibles avec une réduction des performances de contraction du muscle cardiaque et risque d’insuffisance cardiaque.
Le traitement de ces sténoses ou rétrécissements coronaires est médical avec entre autre le contrôle des facteurs de risque cardiovasculaires comme le diabète, l’hypercholestérolémie, l’hypertension artérielle, le sevrage tabagique, et le traitement permettant une réduction et stabilisation des plaques d’athérome (statines), vasodilatation coronaire et antiagrégant plaquettaire pour éviter la thrombose coronaire par formation de caillot. Pour assurer une meilleure perfusion du muscle cardiaque deux possibilités s’offrent à nous aujourd’hui : d’une part la réalisation de pontages qui amènent du sang oxygéné en aval de la sténose ou, d’autre part, la dilatation coronaire qui va permettre d’agrandir la lumière coronaire.
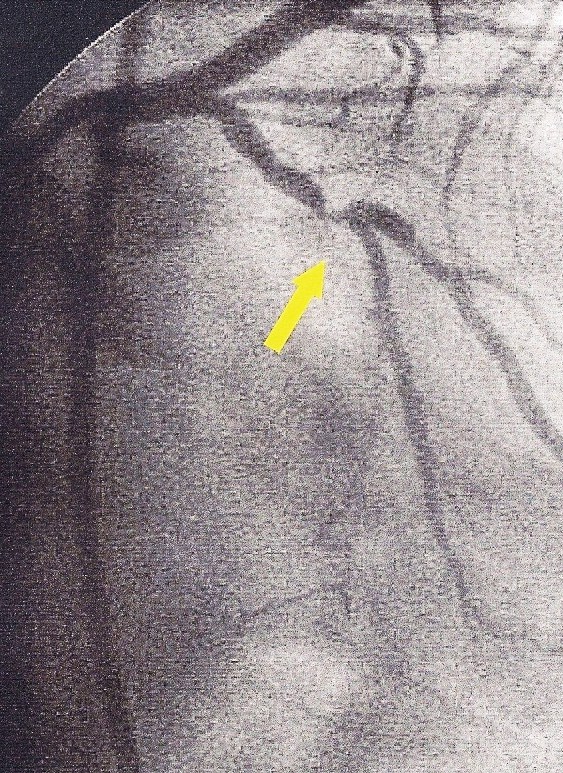
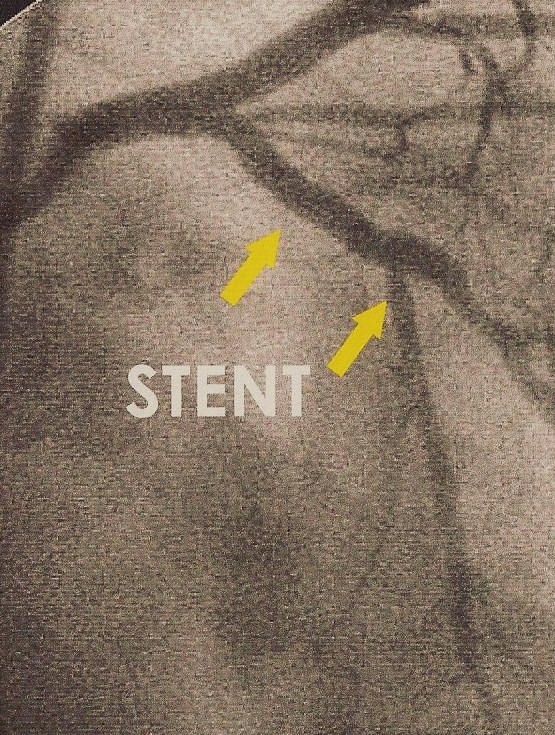
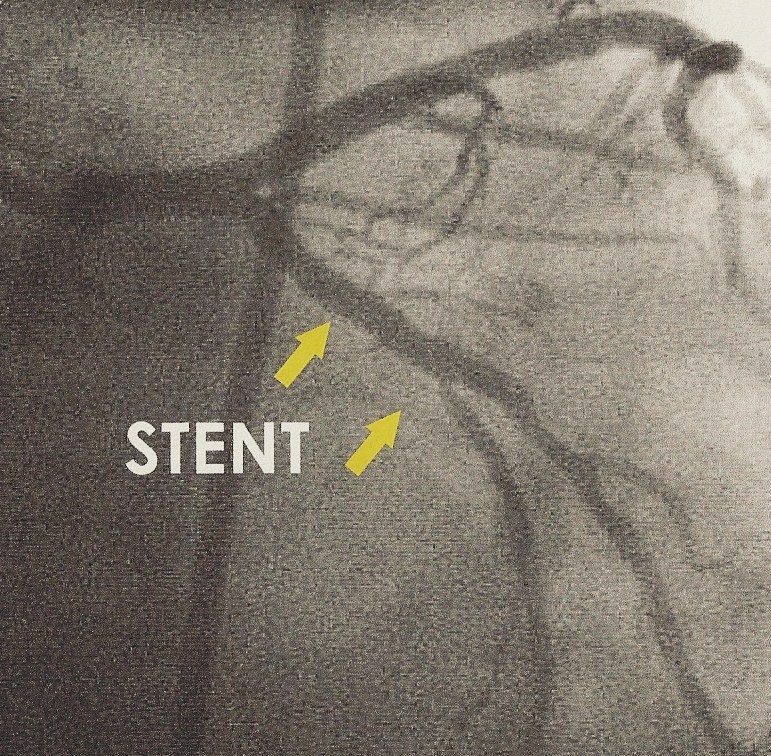
angioplastie pré-opératoire coronarographie post-opératoire contrôle à 6 mois
Angioplastie coronaire :
Le principe est simple, un ballon de diamètre adapté à la taille de la coronaire est monté via des sondes sur un guide métallique sous contrôle radiologique jusqu’à la lésion. Une inflation du ballon va permettre d’écraser l’athérome dans la paroi artérielle et ainsi d’ouvrir la lumière du vaisseau.
Avec l’angioplastie coronaire au ballon seul, il y a dans un pourcentage non négligeable de cas une resténose dite précoce liée aux forces de rappel élastique de la paroi artérielle.
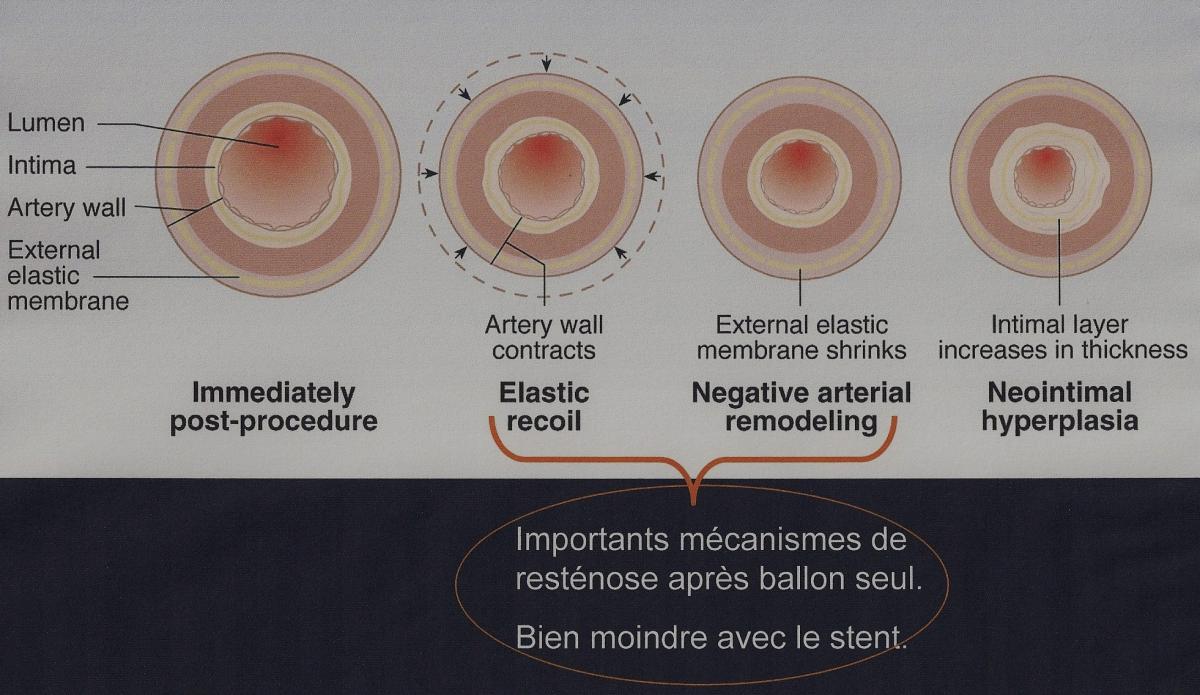
La réponse à ce problème a été trouvée avec l’utilisation de stents, prothèses métalliques (acier inoxydable ou alliage cobalt-chrome) cylindriques qui servent d’armature permettant d’étayer la paroi vasculaire.
Deux problèmes surviennent alors après l’angioplastie : le risque de thrombose coronaire en rapport avec la formation de caillot sur ce corps étranger et la survenue plus tardive de resténose coronaire.
Pour réduire le risque de thrombose à moins de 1% aujourd’hui nous utilisons une association de traitements antiagrégants plaquettaires très efficace (aspirine et Clopidogrel). L’importance de ce traitement est capitale et l’impossibilité de prendre ce traitement doit faire réviser l’indication de l’angioplastie coronaire.
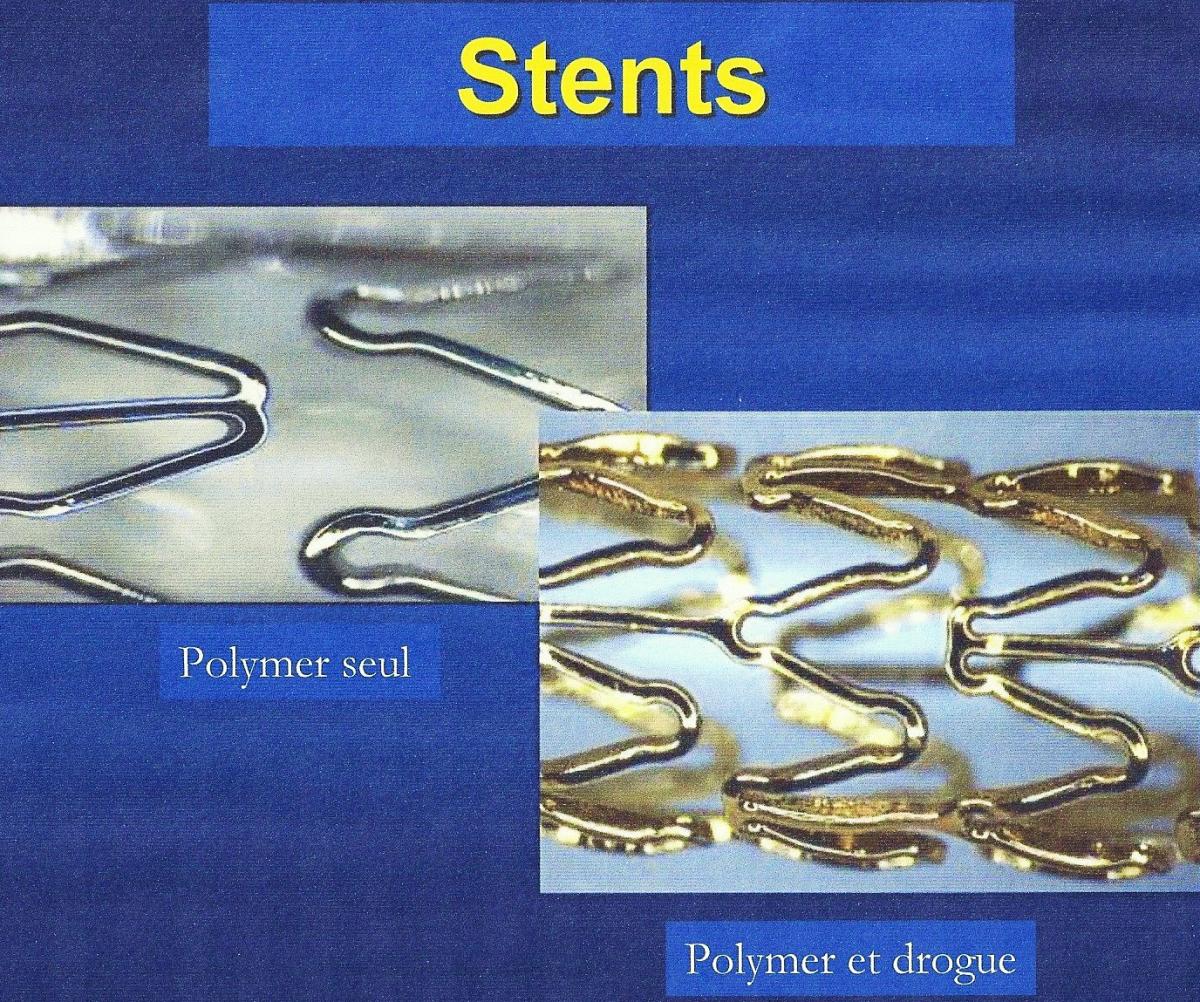
Après une angioplastie la coronaire avec mise en place d’un stent, survient un processus de cicatrisation artérielle qui peut prendre plusieurs semaines voire plusieurs mois. Pendant ce processus de cicatrisation, la paroi artérielle va s’épaissir par la multiplication de cellules musculaires lisses et la lumière vasculaire va se recouvrir de cellules endothéliales qui permettent d’éviter la survenue de thrombose coronaire engendrée par le contact soit avec les éléments figurés de la paroi artérielle ou le stent lui même.
Cette endothélialisation est capitale pour l’avenir du patient.
Dans certains cas, la cicatrisation artérielle est hypertrophique et engendre alors la survenue d’un nouveau rétrécissement serré, c’est ce qu’on appelle la resténose coronaire intrastent. Cette resténose intrastent est de l’ordre de 30% et varie avec de nombreux facteurs comme le diabète, le diamètre du vaisseau dilaté ainsi que son diamètre… Très longtemps nous avons cherché, sans succès, la meilleure façon de réduire ce taux de resténose qui survient dans les 6 mois post angioplastie.
Depuis le début des années 2000, l’utilisation de stents actifs a permis de réduire de façon très significative la survenue de resténose. En effet, ces stents qui restent métalliques sont recouvert d’un médicament qui va permettre de réduire la multiplication des cellules musculaires lisses et donc de diminuer sans l’interrompre le processus de cicatrisation artériel.
Ces molécules (Rapamycine, Paclitaxel…) ont des propriétés antiprolifératives et anti-inflammatoires. Le risque de resténose est alors de moins de 5% sur un suivi de 8 mois.
Une polémique est née en 2006 sur le risque d’utilisation des stents actifs. De nombreuses études ont permis de dissiper les doutes sur les risques de surmortalité de ce type de stents. Il en demeure pas moins que leur utilisation doit se limiter aux lésions et patients à haut risque de resténose. D’autre part, il semble clair que le traitement antiagrégant plaquettaire doit être plus prolongé en cas de dilatation avec stents actifs car le risque de voir survenir une thrombose coronaire tardive est plus grand.
Les patients et leurs médecins doivent être particulièrement sensibilisés à ce risque d’interruption thérapeutique prématurée.
ANGIOPLASTIE : informations pratiques.
La procédure d'angioplastie coronaire peut, dans certaines conditions (quantité d’injection de produits de contraste limitée) et sous réserve de l’accord du patient, être réalisée au décours immédiat de la coronarographie dont elle utilise les mêmes cheminements.
A partir d'une artère périphérique, (fémorale au pli de l'aine, ou radiale au poignet), le cardiologue conduit un cathéter (tuyau creux) placé sur un guide métallique très fin jusqu'à la coronaire obstruée. A l'intérieur de ce cathéter, un petit ballonnet dégonflé va coulisser jusqu'à l'emplacement exact du rétrécissement. Le ballonnet est ensuite gonflé (jusqu’à 20 ATM parfois) durant une trentaine de secondes, afin de dilater la zone de rétrécissement et d'écraser l'épaississement de la paroi de la coronaire.
Il est possible de placer une prothèse lors de cette procédure : il s'agit d'un petit tube grillagé qui est plaqué à l'intérieur de la coronaire pour la maintenir durablement ouverte. Cette prothèse est couramment dénommée « stent ». Dans certains cas ces stents peuvent être recouverts d'un produit réduisant le risque de resténose (Paclitaxel ou Sirolimus).
La pose de ces stents exige la prise d’antiagrégants plaquettaires (Plavix …) pour une période assez longue afin de limiter le risque de resténose ou de formation de caillots.
Pour l'ensemble de ces explorations:
- le patient doit être à jeun ; il est accompagné dans la salle spécialement équipée pour ces examens. Il est ensuite allongé sur la table d'examen et recouvert de tissus (champs) stériles. Le médecin réalise alors une anesthésie locale autour du vaisseau qui doit être ponctionné.
Le vaisseau le plus souvent ponctionné est l'artère fémorale (au niveau de l'aine) droite ou gauche.
L'examen n'est pas douloureux ; il existe simplement de fugaces sensations de chaleur lors de certaines injections (par exemple à une ou deux reprises lors de la coronarographie).
Il dure en général de 45 à 90 minutes.
Après l'examen, afin d'éviter un saignement important, l'artère ponctionnée est comprimée par un pansement. Il est alors nécessaire de rester allongé et d’immobiliser le membre ponctionné jusqu'au lendemain le plus souvent.
Le patient sort en général de l’hôpital le lendemain de l’intervention.
DONNÉES STATISTIQUES ET RISQUES :
Il se pratique en France environ :
180.000 coronarographies par an
50.000 angioplasties coronaires par an
Les principaux risques envisageables sont les suivants :
Hématomes au niveau du vaisseau ponctionné : de l’ordre de 1%
Réactions allergiques vraies aux produits de contraste : tout à fait rares
Réactions allergiques mineures aux produits de contraste : 1 à 4%
Réactions graves telles que troubles du rythme cardiaque, accidents vasculaires cérébraux, infarctus du myocarde, insuffisance rénale aiguë, décès : la fréquence de ces accidents est de l’ordre de 1 pour mille pour chacune de ces complications. A noter que ces risques sont légèrement plus importants lors de la réalisation d’angioplasties (5 pour mille
Réalisation d’un pontage coronarien en urgence : de l’ordre de 2 à 4 pour mille.
Resténose des rétrécissements traités : de l’ordre de 10 à 30 % qui peut survenir dans les 6 mois de l’intervention. Ce risque est plus faible en cas d’utilisation de stents dits «actifs» (7 %). Une nouvelle angioplastie peut alors être pratiquée.
Page précédente (Chirurgie Coronaire Mini-invasive) Page suivante (Témoignage : journal d'un ponté)
Chirurgie coronaire mini-invasive
Chirurgie coronaire mini-invasive :
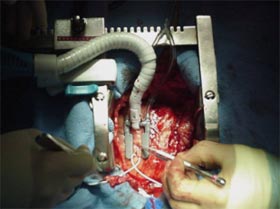
La chirurgie de pontages peut s'effectuer sans l'assistance d'une circulation extra-corporelle, c'est-à-dire à cœur battant et parfois en utilisant une incision minime.
Des études (complications post-opératoires, coût, qualité et perméabilité des anastomoses) sont en cours pour étudier les deux modes de revascularisation coronaire (avec ou sans circulation extra-corporelle).
LES RÉSULTATS
Il faut distinguer :
1 - Les résultats immédiats :
Grâce à l'expérience acquise et aux progrès techniques, le risque de complications sérieuses a considérablement régressé au cours de ces dix à vingt dernières années. On peut estimer les risques moyens aux alentours de 2 à 3%, risque identique à une intervention majeure sur la cavité abdominale.
Cependant, ces moyennes statistiques diffèrent selon les types de patients et les risques sont plus importants dans les cas d'urgence, de patients âgés, quand la fonction pompe du ventricule gauche est altérée ou quand d'autres organes sont malades.
2 - Les résultats à distance :
La chirurgie coronaire est une chirurgie palliative et l'intervention n'a aucune influence sur le processus d'athérosclérose, point de départ de la formation des rétrécissements dans les artères. Il faut donc insister sur la nécessité de corriger les différents facteurs de risque afin de stabiliser au mieux l'évolution de la maladie et éviter qu'elle ne progresse sur les artères restantes ou sur les pontages.
On sait par expérience que les pontages veineux sont, à long terme, davantage sujets à l'athérosclérose que les artères mammaires : ainsi, à 10 ans, on estime que 50% environ des pontages veineux restent perméables alors que les pontages mammaires le sont à 80% (quand l'artère mammaire gauche est utilisée pédiculée et implantée sur l'artère interventriculaire antérieure).
Malgré cela, il faut enfin savoir que le taux de réintervention pour pontages coronaires est très faible.
Les Pontages Coronaires
PONTAGES CORONAIRES
Le cœur est un muscle qui nécessite de l'oxygène pour sa contraction. Toute réduction de cet apport d'oxygène (rétrécissement ou occlusion d'une artère coronaire) entraîne une souffrance de ce muscle pouvant aboutir à la constitution d'un infarctus, qui n'est autre que la mort de cellules myocardiques. Un infarctus altère alors la fonction pompe du cœur.
Le pontage a pour but de court-circuiter le rétrécissement (encore appelée " sténose ") en effectuant une dérivation (= un pont) entre l'aorte ou une de ses branches et l'artère coronaire au-delà du rétrécissement. Le rétrécissement initial de l'artère coronaire pontée est laissé en place, peut évoluer vers l'occlusion complète mais la présence du pontage permet l'apport de sang oxygéné au territoire irrigué par cette artère.
Après différentes tentatives, on peut déterminer que les débuts de la chirurgie coronaire datent de 1967, quand Favaloro et Effler rapportent une série importante de patients pontés selon un technique bien codifiée.
I. Rappel anatomique :
Les artères nourricières du cœur sont les artères coronaires, artères naissant de la partie initiale de l'aorte.
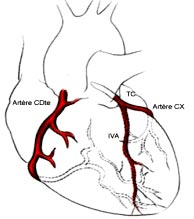 Elles sont au nombre de deux :
Elles sont au nombre de deux :
• L'artère coronaire gauche (tronc commun) qui se divise en deux branches importantes : l'artère inter ventriculaire antérieure (IVA) et l'artère circonflexe (Cx).
• L'artère coronaire droite.
C'est ainsi qu'en fonction du type et du nombre d'artères atteintes que l'on parle d'atteinte du tronc commun, d'atteinte mono tronculaire, bi tronculaire ou tri tronculaire.
Le traitement des affections coronaires dépend étroitement de ces caractéristiques et c'est ainsi que l'on optera pour un traitement médical, une dilatation de l'artère par un ballonnet (angioplastie trans-luminale percutanée) ou la chirurgie.
La chirurgie de pontage ne peut être réalisée qu'après avoir effectué une coronarographie :
après avoir monté un cathéter à partir de l'artère fémorale (au niveau du pli de l'aine), un produit de contraste est injecté dans chacune des deux artères coronaires, permettant ainsi de visualiser l'intérieur de ces artères (c'est ce que l'on appelle la " lumière " de l'artère).
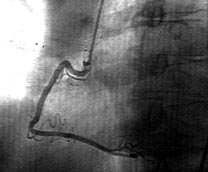
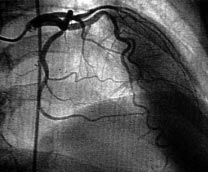
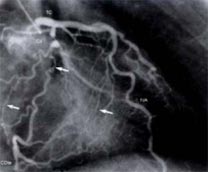
Les exemples ci-dessus, montrent une coronarographie anormale avec de multiples rétrécissements sur l'artère coronaire gauche.
L'artère coronaire droite par ailleurs bouchée est reprise par de petites collatérales (les petites flèches blanches) issues de l'artère coronaire gauche.
II. Indications actuelles des pontages coronaires :
La chirurgie coronaire ne peut se discuter qu'après avoir effectué un bilan complet :
• Clinique : type de douleurs ressenties par le patient (mais il faut savoir que certains patients, surtout les diabétiques, peuvent ne ressentir aucune douleur), réponse au traitement médical, etc.
• Fonctionnel : - Electrocardiogramme d'effort
- Echocardiographie de stress
- Scintigraphie myocardique
• Anatomique : - Coronarographie : examen de référence pré-opératoire, elle permet de quantifier et de localiser les rétrécissements.
- De nouvelles techniques font leur apparition (angio RMN, scanner ultra-rapide) mais leur place respective est en évaluation.
Au terme de ce bilan, la chirurgie de revascularisation coronaire sera préférée en cas de :
• Lésions du tronc commun.
• Atteintes pluri tronculaires, surtout quand la fonction pompe du cœur est altérée (on parle de dysfonction du ventricule gauche).
• Les lésions ayant un haut potentiel de récidive de resténose après dilatation coronaire : c'est le cas des patients diabétiques.
• Les resténoses itératives après angioplastie.
• L'association d'une atteinte coronaire à une valvulopathie qui nécessite par elle-même un traitement chirurgical (ex : rétrécissement aortique).
• Beaucoup plus rarement actuellement : les angioplasties impossibles ou leurs échecs.
Page précédente (l'Athérosclose) Page suivante (Les greffons utilisés)
Affections des artères coronaires
L'athérosclérose :
Maladie à l'origine des rétrécissements des artères, elle correspond à une sclérose de ces dernières par l'athérome (du grec athéré : bouillie ; surcharge en graisse de la paroi). C'est une maladie lente qui débute dés l'enfance et progresse au cours du temps.
Le dépôt de cholestérol dans la paroi artérielle déclenche des phénomènes complexes qui aboutissent à la formation des plaques qui réduisent progressivement le calibre de l'artère et peuvent provoquer un infarctus du myocarde. Des travaux récents seraient en faveur du rôle d'agents infectieux dans le développement de l'athérosclérose. Une bactérie du genre Chlamydia aurait ainsi été mise en évidence au sein de plaques d'athéromes. Cependant, il n'est pas encore prouvé que la bactérie soit effectivement responsable de l'apparition de la maladie.
L'athérosclérose est la cause essentielle des affections cardio-vasculaires. Maladie générale de toutes les artères, elle siége en particulier au niveau des artères coronaires, des artères du cou et des membres inférieurs.
Elle provoque leur durcissement et leur épaississement, une perte d'élasticité avec dépôt de substances lipidiques et calcaires et rétrécissement voire occlusion. Elle est fréquente chez l'homme à partir de 30 ans et chez la femme à partir de 40 ans.
Les principaux responsables sont l'hypertension qui abîme les vaisseaux, le cholestérol qui se glisse dans leur paroi et le tabagisme.
Artère saine :
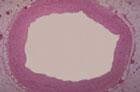
Comme dans toutes les artères, la face interne des coronaires est tapissée par une fine membrane : l'endothélium.
Artère avec athérosclérose :
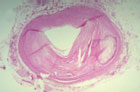
Des dépôts de graisses (athérosclérose) et de calcium (artériosclérose) s'accumulent et diminuent le calibre des vaisseaux.
Un caillot obstrue l'artère :
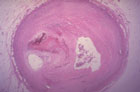
Un caillot mobile peut venir obstruer la circulation locale. Le caillot peut aussi se former sur place car la paroi abîmée présente des rugosités qui favorisent la coagulation.
Facteurs de risque cardio-vasculaire
Les causes exactes de l'athérosclérose sont incomplètement connues. Cependant, on connaît à l'heure actuelle plusieurs facteurs favorisants la maladie mais ces facteurs ne semblent pas déclencher la maladie par eux-mêmes.
Les facteurs favorisants les plus connus sont :
- Les troubles des lipides dûs, principalement, à une augmentation des taux de cholestérol (LDL ou " mauvais cholestérol ") ou des triglycérides dans le sang.
- Le diabète insulinodépendant (carence en insuline) ou non insulinodépendant (souvent associé à une obésité chez le sujet adulte).
- l'hypertension artérielle est un facteur très important.
- L’obésité
- Le tabagisme actif ou passif : la mortalité cardiovasculaire augmente de 18% pour l'homme et de 31% pour la femme qui fume 10 cigarettes par jour, par rapport à des sujets non fumeurs. Le tabac est aussi une cause importante de cancers.
- L'hérédité familiale (antécédents familiaux d'angine de poitrine, d'infarctus ou de mort subite) : parfois retrouvée seule, elle suppose des facteurs génétiques dans l'origine de l'athérosclérose.
- La sédentarité : l'activité physique agit comme " anti-facteur de risques ".
La prévention de l'athérosclérose repose donc sur le contrôle de ces facteurs de risque.
Ceci explique par ailleurs la raison pour laquelle un patient ayant bénéficié de pontages aorto-coronaires devra néanmoins garder un traitement " anti-athérome " ou " anti-facteurs de risque " après l'intervention. Ce traitement aura pour but d'éviter une progression de la maladie (sur les artères coronaires, sur les pontages, ou sur les autres artères de l'organisme) ou du moins une stabilisation des lésions.