Sommaire
- Le stimulateur cardiaque (pacemaker - PM) :
- Le défibrillateur cardiaque - DAI (défibrillateur automatique implantable) :
- Cas particulier des systèmes de resynchronisation cardiaque :
- Exploration électrophysiologique (EEP) :
- Ablation (destruction) par radiofréquence (ARF) :
- Ablation par Cryothérapie :
Rythmologie interventionnelle
Le rythmologue interventionnel peut être amené à réaliser deux types d’actes techniques
- Actes chirurgicaux:
-Implantations de stimulateurs cardiaques (pacemakers - PM).
-Implantations de défibrillateurs cardiaques (DAI).
- Cathétérisme interventionnel rythmologique:
-Explorations électrophysiologiques (EEP).
-Ablations de tachycardies par courant de radiofréquence (ARF).
Back to top
Le stimulateur cardiaque (pacemaker - PM) :
Il s'agit d'un dispositif implantable à visée définitive permettant d'éviter les ralentissements anormaux du rythme cardiaque (bradycardies).
Il existe deux grands types de bradycardies:
- la dysfonction sinusale: le métronome cardiaque se déclenche trop lentement au départ, dans l'oreillette droite, mais se propage normalement aux ventricules.
- le bloc auriculo-ventriculaire (BAV): le rythme se déclenche normalement mais ne se propage pas correctement aux ventricules.
Dans la majorité des cas, on positionne donc une sonde dans l'oreillette droite et une autre dans le ventricule droit, puis on les connecte au stimulateur. L'appareil vérifie alors en permanence le rythme spontané: en cas de bradycardie, il envoie une impulsion électrique indolore selon une fréquence définie par le rythmologue. La batterie du pacemaker est prévue pour durer environ 7 à 10 ans.
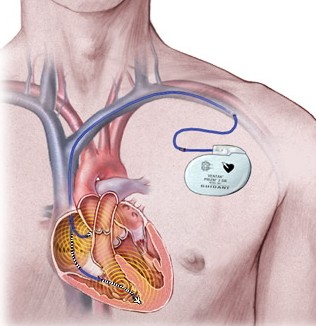
La technique opératoire est simple. Sous anesthésie locale, on pratique une incision de 3 à 5 cm dans le creux de l'épaule, soit du côté droit, soit du côté gauche. On confectionne une petite "poche" dans laquelle sera placé le stimulateur, sous la clavicule. Puis dans la veine située juste derrière la clavicule on introduit une à une les deux sondes, qui sont positionnées à l'intérieur du coeur et fixées grâce à une petite vis déployée à distance. Après avoir vérifié que chaque sonde fonctionne bien, on les connecte au stimulateur qui est tout de suite fonctionnel. Fermeture cutanée. La durée moyenne d’intervention est de 45 minutes.
Back to top
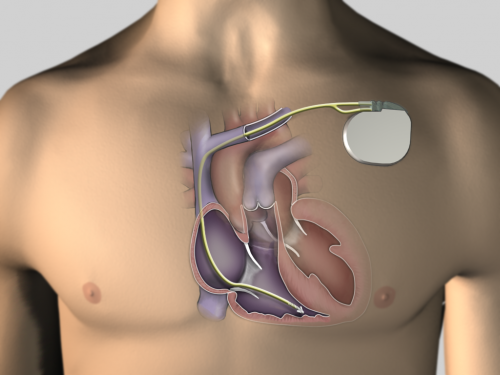
Le défibrillateur cardiaque - DAI (défibrillateur automatique implantable) :
Chez les personnes ayant déjà fait un arrêt cardiaque par fibrillation ventriculaire (auquel ils ont survécu) ou une tachycardie ventriculaire à risque de mort subite, l'implantation d'un DAI permet - en cas de récidive - de très rapidement arrêter l'anomalie rythmique par l'envoi d'un électrochoc interne. Ce type d'appareil est doté en outre de toutes les fonctions habituelles d'un pacemaker standard.
Cependant, dans la majorité des cas, on implante cet appareil chez des personnes qui n'ont jamais fait ce type de problème (tachycardie ou fibrillation ventriculaire) mais dont on sait qu'elles ont un risque important d'en faire à court, moyen ou long terme. La plupart du temps c'est une cardiopathie ischémique : le coeur a subit un infarctus important, dont la résultante est une très faible capacité de contraction cardiaque (éjection de 25-30 % de son contenu à chaque battement au lieu des 60% habituels).
Parfois il s'agit de maladies rares mais qui présentent un risque d’arrêt cardiaque
La technique d'implantation est identique à celle d'un pacemaker. En revanche, la sonde fixée à l'intérieur du ventricule droit est différente, plus épaisse car plus sophistiquée. Egalement, le boitier de défibrillateur positionné sous la peau en-dessous la cicatrice est légèrement plus volumineux.
La batterie des DAI dure environ 5-6 ans.
Back to top
Cas particulier des systèmes de resynchronisation cardiaque :
En cas d'insuffisance cardiaque et quand les parois du ventricule gauche ne sont pas synchrones, il existe une possibilité de resynchroniser les parois afin de stabiliser l’insuffisance cardiaque et même de récupérer de la fonction cardiaque.
L'intervention consiste à mettre les 2 sondes conventionnelles puis à mettre une troisième sonde en face de celle qui est dans le ventricule droit, au niveau de la paroi externe du ventricule gauche, en passant par la veine du coeur (sinus coronaire).
Résumé Actes chirurgicaux : L’implantation d’un stimulateur cardiaque se passe sous anesthésie locale, pour des bradycardies significatives. Le boitier est placé sous la peau devant le muscle pectoral droit ou gauche, relié à des sondes qui vont jusqu’au cœur par une veine.
Dans certains cas d’insuffisance cardiaque, on peut être amené à implanter une troisième sonde.
Lors de morts subites récupérées ou d’autres situations à risque, un défibrillateur cardiaque interne est implanté.
Back to top
Exploration électrophysiologique (EEP) :
Dans la majorité des cas, cet examen est réalisé quand l'électrocardiogramme (ECG) standard ne suffit pas et dans le cadre:
- d'un bilan de syncope / malaise / palpitations.
- d'une recherche de bradycardie (rythme lent) ou tachycardie (rythme rapide) que l'on n'aurait jamais réussi à enregistrer par ECG et/ou Holter ECG
- de l'analyse précise d'une bradycardie ou tachycardie connue afin d'élucider son mécanisme exact.
- comme préalable à une ablation par radiofréquence.
Cet un examen dont le but est uniquement de faire un diagnostic.
Cet examen est réalisé sous anesthésie locale et permet d’enregistrer directement l’activité électrique à l’intérieur du cœur grâce à un ou plusieurs cathéters introduits par la veine fémorale. Les signaux électriques sont alors transmis à un ordinateur qui permet l’analyse et même la stimulation du cœur à différentes fréquences.
En général, l'examen dure une trentaine de minutes. Aucun point de suture n'est réalisé mais un pansement compressif est mis en place pour éviter tout saignement
Back to top
Ablation (destruction) par radiofréquence (ARF) :
La radiofréquence est la source d'énergie la plus fréquemment utilisée pour ce type d'intervention.
Selon exactement la même technique d'approche qu'une EEP, on utilise un cathéter spécifique dont l'extrémité permet aussi de brûler la partie du coeur avec qui elle est en contact. Selon les cas, on peut être amené à traverser la cloison entre les deux oreillettes grâce à une aiguille spéciale ou bien à faire une ponction de l'artère fémorale pour remonter le cathéter à contre-courant dans l'aorte afin d'atteindre l'intérieur du ventricule gauche.
Au moment où l'extrémité du cathéter envoie de la chaleur sur la paroi interne du coeur (jusqu'à 65°C), la personne peut ressentir une gêne voire une douleur. L'administration préalable &/ou répétée de produits anesthésiants permet de traiter efficacement ces phénomènes désagréables. Parfois le recours à l'anesthésie générale est indispensable.
Une procédure d'ARF peut durer 45min jusqu'à 5-6h d'affilée dans les cas extrêmes. La très grande majorité des tachycardies, arythmies et extrasystoles peuvent être détruites par ce procédé (flutter auriculaire, tachycardies jonctionnelles, voies accessoires et syndrome de WPW, fibrillation auriculaire, tachycardies atriales, tachycardies ventriculaires, extrasystoles ventriculaires).
Back to top
Ablation par Cryothérapie :
On peu parfois être amené à utiliser le froid (jusqu’à -80°C) pour réaliser la brûlure de la zone critique. On utilise généralement cette méthode pour plus de sécurité lorsque la zone à détruire se situe à proximité des voies de conduction électriques physiologiques
Résumé cathétérisme interventionnel rythmologique : L’exploration éléctrophysiologique est un acte diagnostique qui se déroule sous anesthésie locale. Il permet le plus souvent de mettre en évidence le diagnostique de malaises, syncope, palpitations lorsque le bilan initial est négatif. Cet examen permet aussi de comprendre le mécanisme de certaines arythmies qui pourront alors être traitées par une ablation, le plus souvent par radiofréquence mais aussi par radiocryothérapie.
Back to top- 2248 views